Ý NGHĨA LÂM SÀNG CỦA XÉT NGHIỆM CA 15-3: DẤU ẤN CỦA UNG THƯ VÚ
(Bài viết của PGS TS Nguyễn Nghiêm Luật )
CA 15-3 là tên viết tắt của kháng nguyên carbohydrate 15-3 (carbohydrate antigen 15-3) hay kháng nguyên ung thư CA 15-3 (cancer antigen 15-3), là một dấu ấn ung thư, đặc biệt được coi là dấu ấn của ung thư
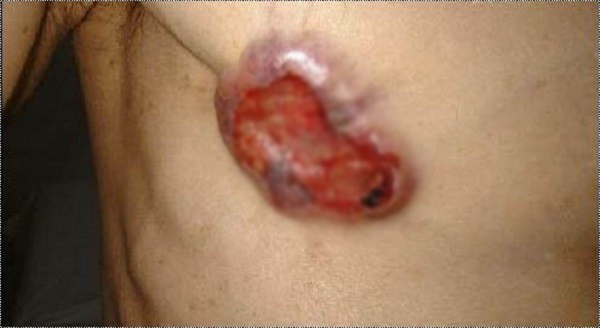
ẢNH 1 U đang di căn
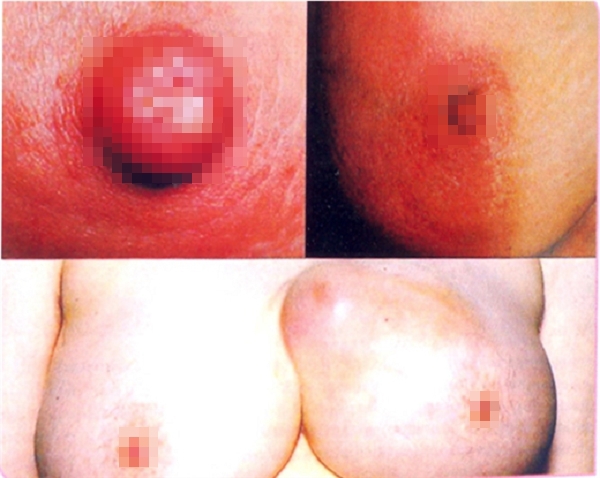
Hình 2. Hình ảnh ung thư vú
1. Sinh học của CA 15-3
Kháng nguyên ung thư CA 15-3 là phần protein quyết định kháng nguyên (epitope) của một glycoprotein xuyên màng lớn, có khối lương phân tử khoảng 300 kDa, thuộc gia đình chất nhày (mucin), có tên là protein MUC1, được sinh tổng hợp từ gen MUC1 [1]. CA 15-3 còn được biết như là một mucin biểu mô đa hình hoặc kháng nguyên màng biểu mô, được phân bố nhiều ở vùng ngoại bào, màng tế bào và dịch bào. CA15-3 thường biểu hiện quá mức và bị glycosyl hóa một cách bất thường ở vùng ngoại bào trong ung thư vú [4].
Bình thường, CA 15-3 có thể tham gia vào sự kết dính tế bào bằng cách làm giảm mức độ chất nền (matrix) nằm giữa tế bào - ngoại bào và làm giảm các tương tác tế bào - tế bào [4]. Điều này gợi ý rằng CA 15-3 và sự biểu hiện quá mức của nó có thể có mối liên quan nhân quả đến sự xâm lấn và di căn của ung thư.
Kháng nguyên CA 15-3 là sự thể hiện của các mucin và thường biểu hiện quá mức ở các tế bào tuyến ác tính như tế bào ung thư vú. CA 15-3 thường được sản xuất tăng bởi các tế bào ung thư, đi vào máu, trở nên hữu ích như một dấu ấn ung thư, đặc biệt là giúp theo dõi sự phát triển của ung thư, đáp ứng điều trị và tái phát của ung thư vú.
CA 15-3 chỉ tăng khoảng 10% số các ung thư vú giai đoạn sớm, nhưng tăng đến 70% số các ung thư vú giai đoạn di căn. Có khoảng 30% ung thư vú không sản xuất CA 15-3 nên mức độ CA 15-3 huyết tương không tăng khi có khối u.
CA 15-3 cũng có thể tăng ở một số ung thư khác như ung thư đại trực tràng, ung thư phổi, .., ở một số bệnh lành tính như xơ gan, viêm gan, u vú lành tính, ở phụ nữ có thai hoặc cho con bú.
2. Sự sử dụng của CA 15-3
CA 15-3 không đủ độ nhạy và độ đặc hiệu để sàng lọc nhằm phát hiện sớm ung thư trong cộng đồng không có triệu chứng.
Sử dụng chính của CA 15-3 là để theo dõi đáp ứng điều trị và sự tái phát của ung thư vú.
Đôi khi CA 15-3 được sử dụng để phát hiện một số ung thư khác.
Điều đáng chú ý là ở những bệnh nhân ung thư vú mức độ CA 15-3 không tăng thì không thể sử dụng CA 15-3 để theo dõi đáp ứng điều trị và tái phát của ung thư vú được.
3.Chỉ định của CA 15-3
3.1. Đối với ung thư vú: chỉ định chính của CA 15-3 là để theo dõi đáp ứng điều trị và sự tái phát sau điều trị ở những bệnh nhân ung thư vú đã di căn [3]. CA 15-3 chỉ được chỉ định định kỳ theo thời gian để theo dõi hiệu quả điều trị và phát hiện tái phát ở bệnh nhân ung thư vú có CA 15-3 tăng.
Để theo dõi hiệu quả điều trị ung thư vú và phát hiện tái phát, CA 15-3 không nên được sử dụng một mình mà cần kết hợp với chẩn đoán hình ảnh, bệnh sử lâm sàng và khám thực thể.
CA 15-3 cũng nên được chỉ định kết hợp với dấu ấn ung thư khác, chẳng hạn như CEA, CA 27-9 [2], các thụ thể (receptor) estrogen (ER) và progesterone (PR), Her2/neu và sự biểu hiện gen ung thư vú khi ung thư vú tiến triển để giúp xác định các đặc điểm của ung thư và để lựa chọn các phương pháp điều trị thích hợp. Một số nghiên cứu chỉ ra rằng, sự kết hợp các dấu ấn ung thư này có khả năng phát hiện ung thư vú ở giai đoạn sớm, khi bệnh nhân còn chưa có biểu hiện triệu chứng lâm sàng, chưa phát hiện khối u khi chụp vú (mammogram) và khám thực thể còn chưa phát hiện khối u [5, 6, 9].
CA 15-3 còn được chỉ định để tiên lượng ung thư vú, vài trò này của CA 15-3 mạnh hơn và độc lập với kích thước khối u cũng như tình trạng hạch [4].
Hạn chế chủ yếu của CA 15-3 là không thể chỉ định một mình để có thể phát hiện ung thư vú giai đoạn sớm, khi khối u còn nhỏ và còn khu trú tại chỗ (chưa di căn), bởi vì mức độ của nó thường hiếm khi tăng trong giai đoạn này [3].
3.2.Đối với một số ung thư khác: chẳng hạn như như ung thư phổi, buồng trứng, tuyến tụy, gan và ung thư đại trực tràng, CA 15-3 có thể được chỉ định như một dấu ấn thứ hai để giúp phát hiện các ung thư này.
4. Giá trị bình thường của CA 15-3
Giá trị bình thường của CA 15-3 ở những phụ nữ khỏe mạnh là ≤ 30 U/mL. Giá trị bình thường của CA 15-3 có thể thay đổi chút ít tùy thuộc vào phương pháp định lượng, hệ thống máy phân tích và các kít sử dụng của từng phòng xét nghiệm.
5. Ý nghĩa lâm sàng của CA 15-3
5.1. Mức độ CA 15-3 huyết tương tăng trong ung thư vú:
5.1.1. Sự tương quan giữa độ nhạy chẩn đoán của CA 15-3 và giai đoạn ung thư vú:
Nói chung, mức độ CA 15-3 thường tăng khi khối u ung thư vú phát triển với kích thước lớn [8]. CA 15-3 cố độ nhạy và độ đặc hiệu cao khi ung thư vú di căn hoặc tái phát. Mức độ cao nhất của CA 15-3 thường được thấy khi ung thư vú đã di căn đến xương và/ hoặc gan. Một số nghiên cứu chỉ ra rằng mức độ CA 15-3 có thể tăng ở những khối u lớn hơn và ở giai đoạn ung thư cao hơn, điều này phù hợp với vai trò của nó trong chống bám dính, trong xâm lấn và di căn của các tế bào ung thư [4].
Độ nhạy chẩn đoán ung thư vú của CA 15-3 phụ thuộc vào ngưỡng CA 15-3 được chọn:
- Ở ngưỡng 28 U/mL, độ nhạy chẩn đoán ung thư vú là 19% - 22% trước phẫu thuật.
- Ở ngưỡng 50 U/mL, độ nhạy chẩn đoán ung thư vú giai đoạn Mo là 32%.
- Ở ngưỡng 25 U/mL, độ nhạy chẩn đoán ung thư vú chưa có hạch là 16%, đã có hạch là 54%.
- Ở các ngưỡng 25, 28 và 50 U/mL, độ nhạy chẩn đoán ung thư vú đã di căn là từ 54 đến 91%.
Trong quá trình điều trị, mức độ CA 15-3 huyết tương chỉ tăng ở 5% số bệnh nhân không còn triệu chứng nhưng vẫn tăng ở 29% số bệnh nhân đáp ứng điều trị một phần; ở ngưỡng > 40 U/mL, 100% các ung thư vú là ở giai đoạn tiến triển và cần phải nhập viện để điều trị.
5.1.2. Sự tương quan giữa mức độ CA 15-3 và kích thước khối u vú:
Độ nhạy lâm sàng của CA 15-3 chẩn đoán ung thư vú tương quan với khối lượng khối u [8]:
- Độ nhạy lâm sàng ở giai đoạn I là 4-16%, giai đoạn II là 13-54%, giai đoạn III là 65% và ở giai đoạn IV là 54-91%; ở giai đoạn T1/2 là 14-23% , 27-86% ở giai đoạn T3/4 là 27-86%, khi chưa có hạch là 22% và khi đã có hạch là 38%.
- Độ nhạy lâm sàng của CA 15-3 để chân đoán ung thư vú khi tái phát tại chỗ ở ngưỡng 35U/ mL là 21%.
- Khi ung thư vú di căn, độ nhạy lâm sàng của CA 15-3 phụ thuộc vào vị trí di căn: di căn da với ngưỡng 25 U/mL CA 15-3 có độ nhạy lâm sàng thấp và ở ngưỡng > 50 U/mL có độ nhạy lâm sàng 36,5%; di căn mô liên kết CA 15-3 có độ nhạy lâm sàng 40%; di căn xương với ngưỡng > 27 U/mL U/mL có độ nhạy lâm sàng 32-75%, ở ngưỡng > 35 U/mL có độ nhạy lâm sàng 61%, tương tự như di căn phổi và di căn nội tạng; di căn gan với ngưỡng > 50 U/mL có độ nhạy lâm sàng là 45,5%.
5.1.3. Sự tương quan giữa mức độ CA 15-3 và sự tái phát:
- Khoảng 13-40 tháng sau phẫu thuật, độ nhạy, độ đặc hiệu và giá trị chẩn đoán (+) tính của CA 15-3 để chẩn đoán ung thư vú tái phát tương ứng là 45-77%, 94-98% và 41-92% [7, 8].
- Khi di căn và trong quá trình điều trị ung thư vú, sự tiến triển của bệnh hoặc sự đáp ứng với điều trị dao động, mức độ CA 15-3 huyết tương có thể tăng hoặc giảm ≥ 25%: từ 75-94% trong quá trình tiến triển của bệnh và 72-93% trong quá trình đáp ứng điều trị [8].
5.1.4.Sự kết hợp CA 15-3 với các dấu ấn ung thư khác:
Trong ung thư vú, CA 15-3 có giá trị hơn CEA. Sự kết hợp với CEA làm tăng độ nhạy lâm sàng của CA 15-3 trong việc phát hiện tái phát và di căn từ 30-50% lên 80%. Sự kết hợp giữa CA 15-3 và CEA làm tăng độ nhạy và độ đặc hiệu để phát hiện tái phát tại chỗ và di căn tương ứng là 40-82% và 87% [5, 8, 9].
5.2. Mức độ CA 15-3 huyết tương tăng ở các ung thư khác:
Mức độ CA 15-3 huyết tương cũng có thể tăng ở một số ung thư khác: 39-71% ở ung thư buồng trứng, 14-26% ở ung thư nội mạc tử cung, 9,1% ở ung thư tử cung, 10-71% ở các ung thư dạ dày, tụy và ung thư biểu mô tế bào gan [8].
5.3. Mức độ CA 15-3 huyết tương tăng ở một số bệnh lành tính:
Mức độ CA 15-3 huyết tương cũng có thể tăng nhẹ hoặc thoáng qua ở một số bệnh lành tính như viêm gan mạn, xơ gan, lao, sarcoidosis, bệnh vú lành tính, viêm nội mạc tử cung, Lupus ban đỏ hệ thống.
5.4. Mức độ CA 15-3 huyết tương có thể tăng ở một số trạng thái sinh lý:
Mức độ CA 15-3 có thể tăng > 30 U/mL ở 8% số phụ nữ có thai và tăng > 25 U/mL ở 4-7% số phụ nữ đang cho con bú [8].
KẾT LUẬN
1. Kháng nguyên ung thư CA 15-3 là phần protein quyết định kháng nguyên (epitope) của một glycoprotein xuyên màng lớn, thường được biểu hiện quá mức ở các tế bào ung thư vú.
2. CA 15-3 được sử dụng để theo dõi đáp ứng điều trị và sự tái phát của ung thư vú. CA 15-3 còn được sử dụng để phát hiện một số ung thư khác.
3. Chỉ định chính của CA 15-3 là để theo dõi đáp ứng điều trị ở những bệnh nhân ung thư vú đã di căn và sự tái phát của ung thư vú sau điều trị. CA 15-3 nên được kết hợp với một số dấu ấn ung thư khác, với chẩn đoán hình ảnh, bệnh sử lâm sàng và khám thực thể. Đôi khi, CA 15-3 còn được chỉ định để phát hiện một số ung thư khác như một dấu ấn thứ 2.
4. Trong ung thư vú, mức độ tăng của CA 15-3 huyết tương tỷ lệ với giai đoạn ung thư, kích thước khối u và sự tái phát ung thư sau điều trị. CA 15-3 cũng có thể tăng trong một số ung thư khác, một số bệnh lành tính, trong thai nghén và cho con bú.
Tài liệu tham khảo
- Bon GG et al. Clinical and technical evaluation of ACS™BR serum assay of
MUC1 gene-derived glycoprotein in breast cancer, and comparison with CA 15-3 assays. Clinical Chemistry. 1997; 43(4): 585-593.
2. Brooks M. Breast cancer screening and biomarkers. Methods Mol Biol 2009; 472: 307-321.
3. Duffy MJ, Evoy D, McDermott EW. CA 15-3: uses and limitation as a biomarker for breast cancer. Clin Chim Acta 2010 Dec; 411(23-24): 1869-1874.
4. Duffy MJ, Shering S, Sherry F, McDermott E, O'Higgins N. CA 15-3: a prognostic marker in breast cancer. Int J Biol Markers. Oct-Dec 2000; 15(4): 330-333.
5. Ebeling FG, Stieber P, Untch M, Nagel D, Konecny GE, Schmitt UM. Serum CEA and CA 15-3 as prognostic factors in primary breast cancer. Br J Cancer. Apr 22 2002; 86(8): 1217-1222.
6. Gheybi E, Amani J, Salmanian AH, Mashayekhi F, Khodi S. Designing a recombinant chimeric construct contain MUC1 and HER2 extracellular domain for prediagnostic breast cancer. Tumour Biol 2014 Nov; 35(11): 11489-11497.
7. Harris L, Fritsche H, Mennel R, Norton L, Ravdin P, Taube S. American Society of Clinical Oncology 2007 update of recommendations for the use of tumor markers in breast cancer. J Clin Oncol Nov 20 2007; 25(33): 5287-5312.
8. Thomas L. Clinical laboratory diagnostics. Use and assesament of clinical laboratory results. TH-Book, Frankfurt/ Main, Germany 1998: 995-998.
9. Wang G, Qin Y, Zhang J, Zhao J, Liang Y, Zhang Z, et al. Nipple discharge of CA15-3, CA125, CEA and TSGF as a new biomarker panel for breast cancer. Int J Mol Sci May 28 2014; 15(6): 9546-9565.
* Hiện nay, dấu ấn ung thư CA 15-3 và nhiều dấu ấn ung thư khác đang được xác định hàng ngày tại Bệnh viện Đa khoa MEDLATEC 42 Nghĩa Dũng, Ba Đình, Hà Nội.
BỆNH UNG THƯ VÚ :

Ung thư vú là gì?
Ung thư vú là hậu quả của sự rối loạn trong quá trình tái sản xuất tế bào do sự phát triển nhanh, không kiểm soát được của tế bào ống dẫn sữa hoặc của tiểu thùy vú. Triệu chứng thường gặp của ung thư vú là một khối bướu có thể sờ nắn được bằng tay, có kích thước khoảng từ 1cm trở lên và không đau. Tuy nhiên, chúng ta cũng nên lưu ý một vài dấu hiệu bất thường khác để phát hiện ung thư vú như :
- Chảy dịch ở núm vú, có thể là dịch trong, vàng trong hay màu sậm giống máu.
- Núm vú bị loét, rỉ dịch.
- Núm vú bị co kéo tụt vào trong.
- Sờ được một mảng lộm cộm trong vú hay cục u ở vú hay nách.
- Da vú bị nhăn, da dày giống da trái cam sành.
- Da vú bị thay đổi hình dạng và màu sắc khác biệt so với bên vú kia.
- Đau vú một hay nhiều nơi.
Giai đoạn phát triển của bệnh ung thư vú
- Giai đoạn 0 : Đây là giai đoạn được xem là tình trạng nhẹ nhất của ung thư vú. Giai đoạn này, các tế bào ung thư chỉ mới phát triển tại chỗ chứ không lan rộng ra các vùng khác và sau khi được cắt đi thì các tế bào này sẽ bị loại bỏ và không còn lan rộng ra được nữa.
- Giai đoạn I: Khối u lúc này có kích thước từ 2cm trở xuống và nó đã bắt đầu di căn đến vùng lân cận, điển hình là lan vào các hạch ở nách.
- Giai đoạn II: Ở giai đoạn này khối u đã xâm lấn sang các hạch nách và các hạch nội tiết gần vú. Sau khi kiểm tra và đánh giá thì có thể thấy, lúc này kích thước của khối u dao động từ 2-5 cm.
- Giai đoạn III: Các mô xung quanh vú như da, cơ bắp, xương đòn đều có thể bị tế bào ung thư xâm lấn, và giai đoạn này thì kích thước của khối u đạt trên 5cm.
- Giai đoạn IV: Bước vào giai đoạn IV thì tình trạng khối u đã lan rộng và ảnh hưởng đến các bộ phận khác của cơ thể như cổ, phổi, gan, xương, hoặc não của con người. Ở giai đoạn này của bệnh ung thư, bệnh nhân có nguy cơ mất mạng trong vòng năm năm là rất cao.
Các phương pháp chẩn đoán bệnh ung thư vú
- Xét nghiệm
Chụp X quang tuyến vú nhằm xác định những tổn thương điển hình có dạng hình sao nhiều chân, co kéo tổ chức tuyến vú, có nhiều chấm vi calci hoá tập hợp thành đám.
Xét nghiệm tế bào học để thấy các tế bào ung thư mất sự kết dính, đa hình thái, tỷ lệ nhân/nguyên sinh chất tăng, nhiều nhân quái nhân chia, bào tương kiềm tính.
Khi cả ba phương pháp trong bộ ba kinh điển đều cho kết quả dương tính thì có thể đi đến chẩn đoán xác định rõ tình trạng bệnh ung thư vú. Còn nếu một trong ba phương pháp này nằm trong tình trạng nghi ngờ, thì bác sĩ có thể chỉ định làm thêm các xét nghiệm chẩn đoán khác như xét nghiệm sinh thiết kim, sinh thiết tức thì hoặc sinh thiết mở thường quy để khẳng định chẩn đoán.
- Sinh thiết kim: làm xét nghiệm giải phẫu bệnh định týp mô bệnh học.
- Sinh thiết tức thì: cho phép chẩn đoán xác định ung thư ngay khi người bệnh ở trên bàn mổ.
- Sinh thiết mở: trong nhiều trường hợp chỉ phát hiện được ung thư sau khi đã phẫu thuật lấy u..
Các xét nghiệm đánh giá bilan chung và đánh giá tình trạng di căn xa như xét nghiệm máu, sinh hoá, siêu âm, X-quang, Chụp SPECT, PET/CT
Điều trị bệnh ung thư vú theo cách chữa của Tây y hiện nay :
Điều trị bằng phẫu thuật :
Phẫu thuật là phương pháp điều trị đầu tiên và cũng là phương pháp chính điều trị ung thư vú, nhất là ở những trường hợp chưa có di căn. Bệnh nhân có thể làm phẫu thuật như:
- Phẫu thuật cắt tuyến vú và vét hạch nách: đây là phương pháp phẫu thuật cơ bản, bao gồm cắt bỏ toàn bộ tuyến vú và nạo vét hạch nách thành một khối.
- Phẫu thuật bảo tồn tuyến vú: áp dụng ở những nơi có máy xạ trị và người bệnh đáp ứng được đầy đủ các yêu cầu về chỉ định phẫu thuật. Phẫu thuật bao gồm cắt rộng phần tuyến vú có u và nạo vét hạch nách. Phương pháp điều trị bảo tồn không những không làm thay đổi kết quả sống thêm mà còn nâng cao chất lượng sống cho người bệnh.
- Phẫu thuật cắt buồng trứng: áp dụng cho người bệnh ung thư vú còn kinh nguyệt có thụ thể nội tiết dương tính.
Điều trị bằng tia xạ :
Xạ trị sau phẫu thuật cắt tuyến vú thường sử dụng các trường chiếu tiếp tuyến để tránh làm tổn thương nhu mô phổi với tổng liều 45- 50 Gy. Nhưng đối với trường hợp bệnh nhân có di căn hạch nách, thì có thể bổ sung trường chiếu nách và thượng đòn với liều 50 Gy. Xạ trị sau phẫu thuật bảo tồn tuyến vú thường sử dụng trường chiếu rộng để phòng ngừa tình trạng tái phát tại tuyến vú và hạch nách, liều chiếu 50 - 60 Gy.
Điều trị bằng hóa chất :
Nhờ những hiểu biết sâu hơn về sinh bệnh học ung thư vú mà ngày nay chỉ định điều trị hoá chất đã được mở rộng cho nhiều đối tượng người bệnh. Hình thức áp dụng hoá trị liệu cũng phong phú từ điều trị cho người bệnh giai đoạn không mổ được tại thời điểm chẩn đoán, điều trị hoá chất sau mổ (điều trị bổ trợ) cho những người bệnh có di căn hạch nách hoặc có các yếu tố nguy cơ cao đến điều trị triệt căn khi bệnh đã ở giai đoạn muộn.
Nội tiết :
Về mặt sinh lý, sự phát triển của tuyến vú có liên quan mật thiết với các hormon của buồng trứng, và về mặt bệnh lý cũng có trên 60% ung thư vú phụ thuộc vào nội tiết. Hiện nay việc điều trị nội tiết cho bệnh ung thư vú đã được thừa nhận rộng rãi trên thế giới và đem lại nhiều kết quả rất khả quan cho bệnh nhân. Phương pháp điều trị bằng nội tiết này sẽ bao gồm việc cắt buồng trứng đối với phụ nữ nếu còn kinh nguyệt và phải uống thuốc trong vòng 5 năm.
Ung thư vú có thể chữa khỏi hay không?
Năm 2010, theo kết quả một thống kê nghiên cứu tại Bệnh Viện K cho thấy có trên 70% bệnh nhân ung thư vú được chữa khỏi, trong vòng 5 năm bệnh không tái phát, và cũng không có di căn nào xảy ra. Tỉ lệ thống kế này tương đương với tỉ lệ tại Singapore.
Theo PGS.TS Trần Đình Hà – Phó Giám đốc Trung tâm Y học hạt nhân và ung bướu, Bệnh viện Bạch Mai cho biết xu hướng mắc bệnh ung thư vú không những gia tăng ở Việt Nam mà còn ở hầu hết các nước trên thế giới. Tuy nhiên, tỷ lệ tử vong đang có xu hướng giảm tại Việt Nam. Điều này được chứng minh thông qua tỷ lệ bệnh nhân phát hiện bệnh ở giai đoạn 2 được chữa khỏi, chiếm 60%, và đặc biệt, những bệnh nhân nếu được phát hiện bệnh ở giai đoạn sớm thì khả năng chữa khỏi bệnh lên tới 90%. PGS.TS Trần Đình Hà cho biết con số này là tín hiệu rất mừng nhờ những tiến bộ trong công tác khám sàng lọc, những tiến bộ trong chẩn đoán và điều trị ung thư vú hiện nay, đặc biệt là điều trị theo từng cá thể.Tuy nhiên theo các chuyên gia, hiện nay tỷ lệ bệnh nhân phát hiện bệnh ung thư vú giai đoạn muộn, tức là bệnh ở giai đoạn 3 và giai đoạn 4 ở nước ta vẫn cao nên tỷ lệ tử vong vẫn chiếm nhiều phần trăm. Do vậy, để nâng cao hiệu quả của công tác điều trị cũng như giảm tỷ lệ tử vong do ung thư vú gây ra, việc phát hiện sớm bệnh là cực kỳ cần thiết. Hiện nay có nhiều phương pháp điều trị bệnh ung thư vú như phẫu thuật, hóa trị, xạ trị, hay thuốc nội tiết. Việc lựa chọn phương pháp nào để điều trị phụ thuộc giai đoạn bệnh và tình trạng nội tiết cũng như các yếu tố khác của bệnh nhân.
LƯU Ý : Tại cơ sở chữa bệnh của chúng tôi đang áp dụng phương pháp chữa bệnh tái sinh :
Nếu bạn có khối U tại vú hoặc bị ung thư vú ( đang ở giai đoạn T1;T2), hãy nhanh chóng đến với chúng tôi, chúng tôi có phác đồ điều trị 100% bằng thảo dược : đào thải tế bào ung thư ra khỏi cơ thể và nuôi tế bào lành, khỏe mạnh trở lại. Tùy theo cơ địa người bệnh mà chúng tôi đưa ra phác đồ điều trị thích hợp. Trong trường hợp nặng ( u quá lớn; đang di căn, xâm lấn quá mạnh các bộ phận khác …), buộc phải kết hợp với Tây y, sau đó sử dụng thảo dược của chúng tôi sẽ loại trừ hết tế bào ung thư cho bạn và sẽ không bị các tác dụng phụ do phương pháp của Tây Y ( do xạ trị ; hóa trị ) gây lên ( Nếu đang ở giai đoạn T2, Chúng tôi cam kết nếu không hết bệnh sẽ hoàn lại 100% tiền cho bạn )